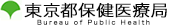食物アレルギー
最終更新日:令和5年3月1日 | 公開日:平成29年4月21日
食物アレルギーとは
アレルゲン(アレルギーを起こす物質)には、ダニ、カビ、花粉、食物などいろいろなものがありますが、その中で、食物によってアレルギー反応が引き起こされる場合を食物アレルギーと呼びます。
食物アレルギーはどうして起きるのでしょう
私たちの体には、ウィルスや細菌などの異物が入り込むと、“ 抗体 (こうたい)”を作ってそれら異物を排除しようとする「免疫」という仕組みがあります。しかし一部のひとは、本来積極的に排除する必要がないダニや花粉、むしろ取り込まなくてはいけない食物などに対して、“抗体” を作ってしまうことがあります。
抗体にもいくつか種類がありますが、多くのアレルギー反応を起こす抗体をIgE抗体と呼びます。IgE抗体は、アレルギー反応を起こすマスト細胞の表面にくっつき、アレルゲンが入り込んでくるのを待ち構えています。この状態を“ 感作(かんさ)“ と言います。
感作された状態でアレルゲンが体の中に入り込むと、アレルゲンはIgE 抗体と結びつき、その刺激でマスト細胞はヒスタミンなどの化学物質を放出します。これら化学物質がすみやかにさまざまなアレルギー症状を誘発します。これを即時型アレルギー反応といい、多くのアレルギー反応がこのメカニズムで発症します。
食物アレルギーの症状
IgE抗体の関与する食物アレルギーの症状としては、皮膚のかゆみ、発赤(ほっせき)、じんましん、皮疹(ひしん)などの皮膚症状が最も多くみられます。その他、咳(せき)、ぜん鳴(ゼーゼー、ヒューヒュー)や呼吸困難などの呼吸器症状、目、唇、口の中などのかゆみや腫れ、くしゃみ、鼻水、鼻づまりなどの粘膜症状、腹痛や下痢などの消化器症状など、とても多彩な症状が現れます。症状の程度は個人差があり、軽症から重症までさまざまです。
食物アレルギー症状とその発症頻度
アナフィラキシーとは
IgE抗体の関与する比較的強いアレルギー症状が皮膚、呼吸器、消化器など複数 臓器に出現した状態をアナフィラキシーと呼びます。
症状が進行し、血圧が下がり始め意識もうろうとしてきたり、意識障害を認めたりした状態がアナフィラキシーショックです。ショックは生命の危機を伴います。日本では、毎年3人程度が食物アレルギーによるものと思われるアナフィラキシーショックが原因で亡くなっています。アナフィラキシーには早急で適切な治療が必要であり、ショックにはアドレナリンが唯一の治療薬です。

食物アレルギーのタイプ
食物アレルギーにはIgE抗体が発症に関与するかしないかで病型分類されます。
1.IgE抗体が発症に関与する病型
多くのアレルギー反応はIgE抗体が関与して発症します。この病型はさらに複数の病型に分類されます。
1) 即時型食物アレルギー
この病型が最も多く、食物アレルギーの代名詞となっています。
食物を摂取して2時間以内、特に30分以内になんらかの症状が出現しはじめます。全身じんましんや咳(せき)、ぜん鳴(ぜーぜー、ヒューヒュー)、呼吸困難、嘔吐、下痢などさまざまな症状が現れる可能性があり、アナフィラキシー症状へ至る場合も少なくありません。詳しくは「原因と症状」のページをご覧下さい。
- リンク
- 基礎知識(食物アレルギー)
乳幼児期の発症が極めて多くみられますが、全ての世代で新たに発症する可能性があります。
新規発症の原因食物は年齢によって大きく異なります。乳幼児期では、鶏卵、乳製品、小麦が3大アレルゲンとして知られていますが、幼児期には木の実類、魚卵、落花生が増加し、小学校以上では果物類、甲殻類(えび、かに)などのアレルギーが増えていきます。最近では、幼児の木の実類(特にクルミ、カシューナッツ)やイクラによるアレルギーが増えています。
即時型食物アレルギーの年齢群別に見た主な原因食品
※食物摂摂食後60分以内に何等かの症状が出現し、かつ医療機関を受診した患者
| 0歳 (1356) |
1,2歳 (676) |
3-6歳 (369) |
7‐17歳 (246) |
≧18歳 (117) |
|
|---|---|---|---|---|---|
| 1位 | 鶏卵 (55.6%) |
鶏卵 (34.5%) |
木の実類 (32.5%) |
果物類 (21.5%) |
甲殻類 (17.1%) |
| 2位 | 牛乳 (27.3%) |
魚卵類 (14.5%) |
魚卵類 (14.9%) |
甲殻類 (15.9%) |
小麦 (16.2%) |
| 3位 | 小麦 (12.2%) |
木の実類 (13.8%) |
落花生 (12.7%) |
木の実類 (14.6%) |
魚類 (14.5%) |
| 4位 | 牛乳 (8.7%) |
果物類 (9.8%) |
小麦 (8.9%) |
果物類 (12.8%) |
|
| 5位 | 果物類 (6.7%) |
鶏卵 (6.0%) |
鶏卵 (5.3%) |
大豆 (9.4%) |
(今井 孝成, 杉崎 千鶴子, 海老澤 元宏.アレルギー 2020, 69; 8: 701-705.より)
乳幼児に多い鶏卵、牛乳、小麦、そして大豆は3歳までに約50%、6歳までに約70%が自然に食べられるようになります。これを耐性化といいます。
一方、それ以外の食物アレルギーは治りにくく(耐性を得にくく)、生涯にわたる除去を必要となることが多いです。
2)食物アレルギーの関与する乳児アトピー性皮膚炎
乳児期アトピー性皮膚炎に合併して認められる食物アレルギーです。
食物に対するIgE抗体の感作が先行し、食物が湿疹の増悪に関与する原因食物の摂取によって即時型症状を誘発することもあります。ただし、すべての乳児期のアトピー性皮膚炎が食物に関与しているわけではないため、皮疹があってもすぐにアトピー性皮膚炎と判断せずに、まずは適切なスキンケアや外用薬などによる湿疹の治療を優先させましょう。もしも食物による皮膚炎の悪化が疑われる場合には、専門の医師に相談しましょう。
3)口腔アレルギー症候群(Oral Allergy Syndrome, OAS)
原因食物としては果物が非常に多く、原因食物が唇や口の中の粘膜にふれることで症状が現れます。このため症状は口の中や唇(口やのどのかゆみ、ヒリヒリ感、イガイガ感、唇の腫れなど)に限局し、全身性の症状に広がることは多くありません。花粉と果物類とのアレルゲン性には共通性があり、花粉症患者に伴うOASを花粉食物アレルギー症候群(Pollen Food Allergy Syndrome, PFAS)と呼びます。
PFASはハンノキ科(ハンノキ、シラカバ、ヤシャブシなど)花粉症とバラ科果物(モモ、リンゴ、イチゴなど)、ブタクサ花粉症とウリ科果物(メロン、スイカ)などに関係があります。発症は学童期以降に多くなります。
4)食物依存性運動誘発アナフィラキシー(Food Dependent Exercise Induced Anaphylaxis,FDEIA)
原因食物を食べて2~4時間以内に一定の運動をしたときにアレルギー症状が誘発されるのが特徴です。運動量が増加する小学校高学年から成人に多いアレルギーです。原因食物は、小麦6割、甲殻類3割といわれていますが、果物などでの発症もみられます。
症状は即時型と同様に急速に進行し、アナフィラキシー(ショック)が現れることもまれではありません。
原因食物は運動する前に食べない、食べたら運動しないを守れば、食べても構いません。一般的には、治りにくい病態と考えられています。
2.IgE抗体が発症に関与しない病型
T細胞と呼ばれる細胞が関与し、アレルゲンに曝露されても発症までに数時間を要するため、即時型に対比して遅発・遅延型と呼ばれることがあります。
1)新生児・乳児食物蛋白誘発胃腸症(新生児・乳児消化管アレルギー)
新生児から乳児期に、原因食物を摂取後数時間して嘔吐・下痢・血便などの消化器症状で発症するタイプです。牛乳(粉ミルクを含む)、卵黄が多く、なかには大豆、コメなどでも発症します。最近、離乳食開始後の卵黄が原因で発症する症例が急激に増加しています。
牛乳が原因であると、2歳までの90%程度が耐性を獲得すると考えられています。
2)好酸球性消化管疾患
新生児から成人まで様々な年代に発症します。何らかの誘因で、消化管局所へ好酸球が集まることで症状が誘発されます。原因はさまざまですが、食物が原因で発症する場合があります。
症状は、好酸球が集まる場所によって異なります。食道に集まると、胸やけや心窩部痛、哺乳障害、嘔吐、腹痛を認めます(好酸球性食道炎)。胃腸に集まると、腹痛、嘔吐、下痢が主にみられます(好酸球性胃腸炎)。診断は内視鏡で好酸球浸潤が消化管粘膜に認められることを確認します。
次:診断と治療食物アレルギーの診断
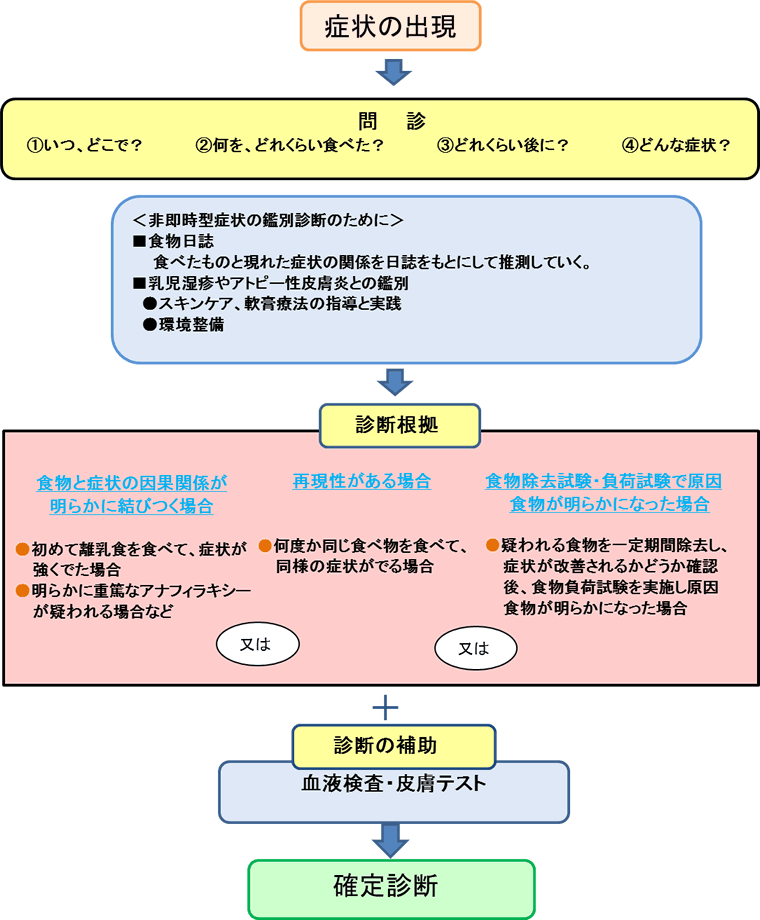
食物アレルギーの診断において、”問診”(症状やその経過、それまでの食生活などに関する聞き取り)は最も重要です。何をどれくらい食べたら、何分後にどんな症状が現れたのかなど、時間をかけて詳細に聞きます。
問診で疑わしい食物を絞り込み、最終的にその診断は食物経口負荷試験を行います。なお、血液検査や皮膚テストの結果は診断の参考になりますが根拠にはならず、あくまでも診断の補助として評価します。
また、乳児の湿疹やアトピー性皮膚炎、成人の慢性じんましんは食物が原因であると思われがちですが、実際は必ずしもそうとは限りません。問診を充分におこない、検査を実施し、皮疹があればその管理を充分に行いながら、冷静にそれらの結果を評価し診断を進めます。
食物アレルギーを診断するときに使われる検査
| 検査名 | 目的や内容 | |
|---|---|---|
| 診断の根拠となる検査 | 食物経口負荷試験 | 食物アレルギー診断の原則は食物経口負荷試験に基づきます。原因と疑われた食物を食べて、症状が出現するかどうかをみます。 ただし、負荷試験でアナフィラキシーを起こす危険が高い場合や、これまでに明らかな陽性症状がある場合、さらに血液検査の結果によっては医師の判断で食物経口負荷試験を省略して診断することもあります。 |
| 食物除去試験 | 食物アレルギーの関与する乳児アトピー性皮膚炎型の診断に用いられる試験です。問診や食物日誌、血液検査や皮膚テストによって原因と疑われた食物とその加工品を、日々の食事から完全に、1~2週間除去します。除去した結果、皮膚症状などのアレルギー症状がよくなるかを確認し、診断根拠の一つとします。ただし、除去試験で症状の改善が得られても、診断は確定せず、食物経口負荷試験を行う必要があります。 | |
| 診断の補助となる検査 | 血液検査 (特異的IgE抗体検査) |
原因物質に対するIgE抗体の量を調べる検査です。IgEの量を0から6までのクラス分けをして、0が陰性、1が偽陽性、2から6までが陽性とされます。しかし、陽性または陰性などの結果は食物アレルギーを診断する根拠にはなりません。 検査結果においてクラスが高ければ高いほど診断の確からしさが高まるだけで、あくまでも補助的な位置づけです。 |
| 皮膚テスト (プリックテスト) |
アレルゲンエキスを皮膚にのせ、専用の針で小さな傷をつけて、皮膚のアレルギー反応をみる検査です。血液検査と同様に、この検査だけで食物アレルギーを診断することはできず、結果は診断の補助的な位置付けとなります。 口腔アレルギー症候群の診断に用いるときは、原因と疑われる果物や野菜、それらの果汁、野菜汁を利用したプリックテストが有用です(プリック トゥ プリックテスト)。 |
治療
1. 原因食物の必要最小限の除去
医師の正しい診断に基づき、最小限の範囲で原因食物を除去することが原則です。食物経口負荷試験の結果などを参照にして、除去する食物の種類や除去の程度と方法、期間について医師と十分に相談してから始めましょう。
除去食のポイントについては、「対応・対策」のページをご覧下さい。
- リンク
- 対応・対策(食物アレルギー)
2. 薬物療法
(1)抗ヒスタミン薬(ヒスタミンH1受容体拮抗薬)
食物アレルギーには発症を予防する薬や、早く食べられるようになる(耐性を獲得する)薬はありません。
抗ヒスタミン薬は、食物アレルギーによる、じんましんやかゆみなどの皮膚症状コントロールを目的に処方されることがあります。しかし、原因となる食物を適切に除去することで通常は内服する必要はなくなります。
また原因食物を誤食したときに現れる軽い皮膚・粘膜症状を抑える可能性はありますが、アナフィラキシーを含めた中等度以上の症状を抑える効果は期待できません。
(2)ステロイド薬
抗ヒスタミン薬と同様に、誤食時の緊急薬として処方される傾向がありますが、作用時間や作用機序を考えると、アナフィラキシーを含めた症状緩和効果は期待できません。
(3)アドレナリン自己注射薬(エピペン®)
アナフィラキシーショックの補助治療薬として処方されます。
処方対象者は、エピペン®を打つべき症状の出現既往がある場合、アナフィラキシーリスクの高い場合(循環器・呼吸器症状の既往、原因食物の特異的IgE高値、症状誘発閾値が微量、コントロール不良の喘息合併)などです。本来は自己注射薬ですが、小児に処方されることが多く、保護者、救急救命士、教職員等も注射できます。
重篤なアナフィラキシー症状が現れたら、30分以内にアドレナリンを投与することが患者の生死を分けると言われており、エピペン®の適切で迅速な使用が求められます。ただし、効果の持続時間は10分程度であり、再び重篤な状態に陥る可能性があるため、エピペン®を打ったら、必ず救急要請し、救急車で医療機関を受診します。
エピペン®について
エピペン®アドレナリンの量によって2種類(0.15㎎製剤、0.3㎎製剤)あります。0.3㎎製剤(黄色)は体重30㎏以上、0.15㎎製剤(緑色)は体重15㎏以上30㎏未満に処方されます。
普段から使用方法と管理方法を確認し、付属の練習用器具(エピペントレーナー)で繰り返し練習を心がけ、いざという時に正しく使用できるようにしておきましょう。
緊急時の対応については、「緊急時対応」のページをご覧ください。
- リンク
- 対応・対策(緊急時対応)
このページは東京都 健康安全研究センター 企画調整部 健康危機管理情報課 環境情報担当が管理しています。